Bibliografía
http://www.ctv.es/USERS/sos/aparcirc.htm
http://es.wikipedia.org/wiki/Aparato_urinario
http://www.monografias.com/trabajos5/sisex/sisex.shtml
Objetvo del area de Biología
Perfil del estudiante Colonista
Son las distintas manifestaciones que fortalecen las dimensiones del ser a lo largo de su proceso formativo que lo identifican como estudiante y lo enriquecen en su proyecto de vida.
RASGOS CARACTERÍSTICOS:
1. Autónomo, capaz de ser crítico para tomar decisiones.
2. Solidario, capaz de compartir con otras personas y ponerse al servicio de la Comunidad Educativa.
3. Honesto, capaz de optar siempre por la verdad, actuar con idoneidad y rectitud.
4. Tolerante y Pacífico, capaz de resolver los conflictos por la vía del diálogo civilizado y la no-violencia activa, respetar y aceptar puntos de vista y opiniones del otro
5. Creativo, capaz de integrar, proyectar sus conocimientos y habilidades en forma original e innovadora, dar respuestas a las exigencias y necesidades de una sociedad cambiante
6. Responsable, capaz de asumir y cumplir sus compromisos como persona, hijo(a), estudiante, creyente, etc., consciente de que sus acciones favorecen o limitan el desarrollo social
7. Amoroso, capaz de propiciar relaciones interpersonales basadas en el respeto mutuo y la empatía
8. Ecológico, con profundo sentido de conservación y respeto hacia la naturaleza, comprometido con el mejoramiento de su entorno (familiar, social, escolar)
9. Investigativo, con espíritu de excelencia académica, procurar la construcción de nuevos saberes que favorezcan el desarrollo científico, tecnológico y social
10. Creyente, convencido de que Dios es el principio y fundamento de la realización humana; integra a su vida cotidiana los valores de la fe, la justicia, la reconciliación, la esperanza y la caridad
11. Líder, capaz de transformar el contexto social, político y económico con base en la equidad.
Misión y Visión del Colegio Colón
Somos una institucion educativa que forma personas con calidad humana y pensamientos critico capaces de resolver situaciones y adaptarse a los diferentes cambios; que con saberes cientificos y tecnologicos construyen su proyecto de vida a traves de una formación integral con enfasis en ciencias naturales para la niñez y juventud que vive en el departamento del atlántico que se proyecta a un ambito nacional e internacional.
VISIÓN
Seremos la Institución educativa de la Región Caribe, Lider en la Formación Integral de Personas, capaces de gestar cambios cientificos, tecnologicos, sociales y economicos que propicien mayor productividad en la sociedad garantizando mejor calidad de vida.
Excreción, enfermedades y tratamiento
Enfermedades del Aparato Urinario
Cistitis
Es la inflamación aguda o crónica de la vejiga urinaria, con infección o sin ella. Puede tener distintas causas. Los síntomas más frecuentes son: aumento de la frecuencia de las micciones, presencia de turbidez de la orina. La causa más frecuente de cistitis es la infección por bacterias gram negativas para que un germen produzca cistitis primero debe de colonizar la orina de la vejiga (bacteriuria) y posteriormente producir una respuesta inflamatoria en la mucosa vesical. A esta forma de cistitis se le denomina cistitis bacteriana aguda. Afecta a personas de todas las edades, aunque sobre todo a mujeres en edad fértil o a ancianos de ambos sexos. Otras formas de cistitis son la cistitis tuberculosa (producida en el contexto de una infección tuberculosa del aparato urinario), la cistitis química (causada por efectos tóxicos directos de algunas sustancias sobre la mucosa vesical, por ejemplo la ciclofosfamida), la cistitis glandular (una metaplasia epitelial con potencialidad premaligna) o la cistitis intersticial (una enfermedad funcional crónica que cursa con dolor pélvico, urgencia y frecuencia miccional).
Insuficiencia renal aguda
Algunos problemas de los riñones ocurren rápidamente, como un accidente que causa lesiones renales. La pérdida de mucha sangre puede causar insuficiencia renal repentina. Algunos medicamentos o sustancias venenosas pueden hacer que los riñones dejen de funcionar. Esta baja repentina de la función renal se llama insuficiencia renal aguda.
La insuficiencia renal aguda puede llevar a la pérdida permanente de la función renal. Pero si los riñones no sufren un daño grave, esa insuficiencia puede contrarrestarse con una operación quirúrgica. En la mayoría de los casos, la operación qiruúrgica, es un transplante renal, dejando los que ya posee la persona y poniendo otro en la zona abdominal.
Excreción, Fisiología y Anatomía

- Los órganos secretores: los riñones, que producen la orina y desempeñan otras funciones
- La vía excretora, que recoge la orina y la expulsa al exterior.
Está formado por un conjunto de conductos que son:
- Los uréteres, que conducen la orina desde los riñones a la vejiga urinaria.
- La vejiga urinaria, receptáculo donde se acumula la orina.
- La uretra, conducto por el que sale la orina hacia el exterior, siendo de corta longitud en la mujer y más larga en el hombre denominada uretra peneana
Histoanatomía del Aparato Urinario: Los Riñones
La parte inicial y de mayor importancia que se encarga de la filtración de tejidos y ciertos fluidos, así como la eliminación de toxinas son los riñones que son órganos con forma de frijol, ubicados en el retroperitoneo sobre la pared abdominal posterior. El borde lateral es convexo y el medial es cóncavo. Sobre éste encontramos el hilio renal que conecta con el seno renal, una cavidad intrínseca en la que se sitúan los cálices renales. Los riñones del latín renis y del griego nefros, pesan alrededor de 150 g, y llegan a medir en el individuo adulto hasta 3×6×12 cm (espesor, anchura y longitud), aunque hay una decreción de tamaño al llegar a la tercera edad. Este órgano es de vital importancia en la vida humana, y se utiliza ampliamente desde la etapa fetal hasta la expiración del individuo para su propia manutención. Excreta agua, productos nitrogenados, sales inorgánicas, ácido úrico, venenos y dióxido de carbono, como resultado del catabolismo proteico, regulando así la osmolaridad de los fluidos corporales, el balance de electrolitos, y de pH. En el riñón se produce la eritropoyetina, estimulando así la formación de eritrocitos en la médula ósea, además de producir renina, calcitrol y prostaglandinas.
Estructura del Riñón [editar]
Topográficamente el riñón está cubierto por una cápsula de tejido conectivo colagenoso denso denominada como Cápsula Nefrótica, y sobre su borde medial se encuentra una incisura denominada Hilio Renal en donde podemos apreciar la salida de estructuras vitales como la arteria y vena renales y el uréter. La corteza presenta un aspecto rojizo oscuro granulado y rodea completamente a la médula renal enviando prolongaciones denominadas columnas renales que se injertan en toda la profundidad medular. La médula renal presenta el doble de espesor que la corteza y unas estructuras de color rojizo muy claro con forma de pirámides, denominadas Pirámides Renales, que se separan por las columnas renales. Las Papilas Renales se distribuyen cada una dentro de un cáliz menor en forma de embudo, tomando en cuenta que cada riñón humano posee 8 a 18 pirámides renales, existiendo también de 8 a 18 Cálices Menores, y de 2 a 3 Cálices Mayores.
Desde un punto de vista histológico, en un corte sagital del órgano observaremos que el parénquima (porción celular) está compuesto por una corteza y una médula. En la médula aparecen unas estriaciones organizadas en forma piramidal. Estas pirámides son las denominadas Pirámides de Malpigio (o renales) que presentan un vértice orientado hacia los cálices (papilas) y una base que mira hacia la zona convexa del riñón. A partir de ésta surgen unas estructuras radiales, que también cuentan con una forma piramidal, con composición similar a la medular: son las Pirámides de Ferrein (o rayos medulares). El aparato urinario está muy relacionado embriológica y anatómicamente con el aparato genital, de tal manera que a ambos aparatos se les llama el aparato urogenital. El aparato excretor tiene una importantísima misión metabólica en el organismo. Es el encargado de eliminar todos los productos sobrantes de dicho metabolismo y contribuir activamente al mantenimiento del equilibrio hidroelectrolítico. Este aparato se aloja en el abdomen, tanto en su parte más alta (riñones y suprarrenales), como en la inferior. Los elementos que lo constituyen son: los riñones, los uréteres, la vejiga y la uretra.
El aparato urinario es el encargado de recoger de todo nuestro organismo los productos de desecho resultantes de los procesos metabólicos corporales y eliminarlos merced a la formación y expulsión de orina.
Para ello, en el riñón, en los llamados glomérulos, se produce una filtración de líquido que, procedente de los capilares sanguíneos, se dirige hacia los túbulos renales para ser excretado. Durante este trayecto se va modificando la composición de este líquido hasta, finalmente, adquirir la de la orina, la cual está formada por agua en la que hay disueltos iones y numerosos metabolitos resultantes de todas las reacciones químicas del organismo.
La secreción urinaria ya formado es recogida en la llamada pelvis renal y transportada por los uréteres hasta la vejiga urinaria, lugar en que se almacena hasta haber la suficiente cantidad para ser expulsada en el acto de la micción, a través del organismo.
En el varón, la porción terminal de aparato unitario, la uretra, está compartida con el aparato reproductor ya que, durante el acto sexual, el semen debe circular por ella.
No ocurre así en la mujer, en la que hay una separación total de ambos aparatos.
Resumiendo pues, podremos decir que el aparato excretor está formado por:
Órgano formador de la orina: el riñón.
Sistema de conducción de la orina: los urétreres.
Reservorio de orina: la vejiga.
Conducto de excreción: la uretra.
Son los órganos fundamentales del aparato excretor, donde se forma la orina.
Aparte de la función de eliminación de productos de desecho, tienen una acción importante de control de la tensión arterial.
Se hallan situados en la región lumbar, a ambos lados u por delante de la columna lumbar.
Son de color pardo rojizo y de un tamaño aproximado de 11 x 5 x 3 cm. Su peso oscila entre 110 y 180 gr.
El riñón izquierdo se halla algo más alto que el derecho (1,5 cm). pueden movilizarse con los cambios de postura y con movimientos respiratorios. Habitualmente se hallan a la altura de las vértebras 12° dorsal - 3° lumbar.
El Nefrón
Es la unidad estructural y funcional renal en donde se forman los usuados. Cada nefrón comienza por un extremo ciego ensanchado, invaginado por un ovillo capilar, por lo que se forma una pequeña estructura redondeada denominada Corpúsculo Renal o Glomérulo de Bargmann. Desde ahí parten dos porciones denominadas la pars convulta que involucra al túbulo contorneado proximal; y la pars recta que se comunica con el túbulo distal a través del segmento delgado. Por lo tanto la parte recta del túbulo proximal, el segmento delgado y la parte recta del túbulo distal conforman al Asa de Henle.
- Microarquitectura del Glomérulo de Bargmann:
Existen en cada riñón un promedio de 1.500.000 glomérulos de Bargmann, todos totalmente vascularizados encargados de llevar el proceso funcional del riñón en conjunto. Cada glomérulo se caracteriza por tener dos polos, el polo urinario: por donde emana el túbulo proximal; y el polo vascular por donde emanan las arteriolas aferente y eferente, y por encima de ellas se localiza a una porción del túbulo distal compuesto por la mácula densa. La capa más externa es denominada como Cápsula de Bowman, seguida por la Capa Parietal, el Espacio Capsular, y la Capa Visceral en donde encontramos podocitos y células mesangiales que dan sostén al glomérulo secretando matriz mesangial, colágena, y proteoglicano condroitin sulfato.
La arteriola aferente posee en su estructura a las células yuxtaglomerulares quienes secretan Renina-angiotensina.
Circulación, Enfermedades y prevención
ESTAS SON ALGUNAS DE LAS ENFERMEDADES MÁS COMUNES DEL SISTMA CIRCULATORIO
Cardiopatías congénitas
Las cardiopatías congénitas incluyen la persistencia de comunicaciones que existían en el transcurso de vida fetal entre la circulación venosa y arterial, como el ductus arteriosus, que es un vaso que comunica la arteria pulmonar con la aorta, únicamente hasta que se produce el nacimiento. Otras anomalías importantes del desarrollo afectan a la división del corazón en cuatro cavidades y a los grandes vasos que llegan o parten de ellas. En los "bebés azules" la arteria pulmonar es más estrecha y los ventrículos se comunican a través de un orificio anormal. En esta situación conocida como cianosis, la piel adquiere una coloración azulada debido a que la sangre recibe una cantidad de oxígeno insuficiente. En la antigüedad la expectativa de vida para dichos lactantes era muy limitada, pero con el perfeccionamiento del diagnóstico precoz y el avance de las técnicas de hipotermia, es posible intervenir en las primeras semanas de vida, y mejorar la esperanza de vida de estos lactantes.
Anteriormente, las cardiopatías reumáticas constituían una de las formas más graves de enfermedad cardiaca durante la infancia y la adolescencia, por afectar al corazón y sus membranas. Esta enfermedad aparece después de los ataques de la fiebre reumática. El uso generalizado de antibióticos eficaces contra el estreptococo ha reducido mucho su incidencia, pero todavía en los países en vías de desarrollo sigue siendo la primera o una de las primeras causas de cardiopatía.
Trastornos circulatorios por hábitos nocivos
La principal forma de enfermedad cardiaca en los países occidentales es la arteroesclerosis. En este trastorno, los depósitos de material lipídico denominados placas, formados por colesterol y grasas, se depositan sobre la pared interna de las arterias coronarias. El estrechamiento gradual de las arterias a lo largo de la vida restringe el flujo de sangre al músculo cardiaco. Los síntomas de esta restricción pueden consistir en dificultad para respirar, en especial durante el ejercicio, y dolor opresivo en el pecho que recibe el nombre de angina de pecho (angor pectoris). Pulsa aquí para ver cómo actuar ante un dolor fuerte de pecho.
La placa de ateroma puede llegar a ser lo bastante grande como para obstruir por completo las arterias coronarias, y provocar un descenso brusco del aporte de oxígeno al corazón. La obstrucción, denominada también oclusión, se puede originar cuando la placa se rompe y tapona el conducto en un punto donde el calibre de la arteria es menor o cuando se produce un coágulo sobre la placa, proceso que recibe el nombre de trombosis. Estos hechos son las causas más importantes de un ataque cardiaco, o infarto de miocardio, que frecuentemente tiene consecuencias mortales. Las personas que sobreviven a un infarto deben realizar una rehabilitación integral. Pulsa aquí para ver un gráfico animado que explica cómo se produce el infarto de miocardio.
El desarrollo de placas de ateroma se debe en gran medida a la ingestión excesiva de colesterol y grasas animales en la dieta. Se cree que un estilo de vida sedentario favorece la ateroesclerosis, y la evidencia sugiere que el ejercicio físico puede ayudar a prevenir que el corazón resulte afectado. La aparición de un infarto de miocardio es más probable en quienes tienen una tensión arterial elevada. El proceso que precipita el ataque puede implicar productos secretados por las plaquetas en la sangre. Se han realizado estudios clínicos para comprobar si las personas que han padecido un infarto estarán protegidos frente al riesgo de un segundo ataque una vez que se emplean fármacos que bloquean la acción de las plaquetas. Los factores de riesgo a los que se ha hecho referencia se pueden clasificar en primarios (hipertensión arterial, hipercolesterolemia y tabaco), secundarios (sedentarismo y estrés) y terciarios (antecedentes familiares y otros). Pulsa aquí para ver un gráfico animado con los efectos del tabaco.
La angina de pecho (angor pectoris) es un síntoma causado por el aporte insuficiente de oxígeno al corazón (isquemia), habitualmente producido por estenosis u obstrucción de las arterias coronarias. Es una de las manifestaciones de la enfermedad llamada cardiopatía isquémica (su otra manifestación típica es el infarto de miocardio, en el cual, además del dolor, se produce una necrosis o muerte del tejido cardíaco por la falta de oxígeno). Se caracteriza por una sensación de dolor, opresión o "atenazamiento" bajo el esternón. El dolor puede extenderse desde el pecho, habitualmente hacia el brazo izquierdo. Los ataques de angina de pecho duran varios minutos, y pueden desencadenarse por situaciones de estrés psíquico o, más frecuentemente, por actividades físicas que exigen un aumento del aporte de sangre al corazón. La cardiopatía isquémica es una enfermedad típica de personas de mediana edad y de los ancianos, especialmente de aquellos que presentan arterioesclerosis. El dolor de la angina de pecho mejora con el reposo y la relajación. A los pacientes se les suministra fármacos que relajan y dilatan los vasos sanguíneos, proporcionando así un mayor aporte de oxígeno al músculo cardíaco. A veces es necesaria la cirugía para sustituir las arterias coronarias por unos nuevos vasos que garanticen un adecuado aporte sanguíneo al corazón.
Muchas personas que padecen una angina grave debido a enfermedad ateroesclerótica pueden tratarse con fármacos, como los betabloqueantes (por ejemplo, propanolol) y nitratos, que reducen la carga del corazón. Los pacientes que no mejoran con medidas farmacológicas suelen recibir tratamiento a través de una técnica quirúrgica denominada bypass coronario. En este procedimiento, que fue implantado en la década de 1970, se sutura una parte de una vena de la pierna (safena) a la arteria coronaria ocluida para formar un puente que evite la zona ateroesclerótica. En la mayoría de los pacientes la intervención alivia el dolor de la angina y en muchos de ellos evita un infarto mortal.
Un segundo procedimiento quirúrgico que se desarrolló durante la década de 1970 para tratar la ateroesclerosis coronaria fue la cateterización y dilatación con balón, o angioplastia coronaria transluminal percutánea. En esta intervención se introduce en la arteria coronaria un conducto hueco (catéter) con un balón en su extremo. Cuando el balón alcanza la zona aterosclerótica se insufla. La placa se comprime y se restablece el flujo normal. Se calcula que una de cada seis intervenciones de bypass pueden ser sustituidas por este método menos agresivo.
Durante la década de 1970 y principios de la década de 1980 se puso de manifiesto un gran descenso de la mortalidad por enfermedad cardiaca ateroesclerótica en varios países desarrollados. Aunque no se ofreció una explicación clara de su causa, las autoridades sanitarias la han atribuido a un diagnóstico y tratamiento más generalizado de la hipertensión arterial y a una disminución de la ingestión de grasas animales en la dieta media occidental. Sin embargo, la coronariopatía continúa siendo la principal causa de muerte en estos países.
Ciertas personas que fallecen de infarto de miocardio no presentan ateroesclerosis clara. Las investigaciones han demostrado que una disminución del flujo de sangre al corazón puede deberse a una vasoconstricción espontánea de una arteria coronaria en apariencia sana (vasoespasmo), que puede contribuir a la aparición de algunos infartos de miocardio en colaboración con la ateroesclerosis.
Otra patología frecuente entre las personas de edad avanzada es la afección cardiopulmonar, que suele ser el resultado de una alteración pulmonar como el enfisema, o de una enfermedad que afecta a la circulación pulmonar, como la arterioesclerosis de la arteria pulmonar. Otro trastorno presente en los ancianos es la insuficiencia cardiaca congestiva, en la cual, la función de bombeo de los ventrículos está disminuida. Las paredes musculares de los ventrículos se dilatan en un esforzándose por impulsar un volumen mayor de sangre hacia la circulación, dando origen a una cardiomegalia (aumento de tamaño) característico de este síndrome. Las personas con este trastorno suelen mejorar con uno de los derivados de la digitalina, que aumenta la eficacia de la función de bombeo del corazón.
La hipertensión arterial es una enfermedad que se produce cuando la presión que ejerce la sangre sobre las paredes de los vasos sanguíneos es demasiado alta. Por poner un símil, es como si el agua que circula por las cañerías fluyera con demasiada presión. Se dice que una persona es hipertensa cuando tiene a partir de 90 milímetros de mercurio de tensión diastólica (la llamada popularmente baja) y/o a partir de 140 de sistólica (la alta). La tensión diastólica es la que determina la fuerza con la que sale la sangre del corazón hacia los vasos sanguíneos, mientras que la sistólica es la presión con la que circula esa sangre por las arterias mientras el corazón está volviendo a llenarse.
Las consecuencias
La hipertensión ocasiona el deterioro de las arterias, que se hacen más estrechas, tortuosas e irregulares, y, como consecuencia de ello, el flujo de sangre a determinados órganos como el corazón, el cerebro o el riñón puede verse alterado. El desenlace final es que puede producirse, a largo plazo y con una hipertensión mantenida a lo largo de los años, un infarto de miocardio, una hemorragia cerebral o una insuficiencia renal. Pero además, una elevación transitoria de la tensión por encima de 125 o 130 en la diastólica o de entre 200 y 210 en la sistólica puede en sí misma ocasionar, y si se tienen patologías asociadas, enfermedades más inminentes como la ruptura de una arteria si se sufre un aneurisma (una modificación de esa arteria) o un edema agudo de pulmón, es decir, la inundación brusca del tejido pulmonar.
Las causas
Las causas de esta enfermedad, que afecta en la actualidad a un 20%  de la población aproximadamente, por igual a hombres y mujeres, y que suele hacer su aparición a partir de los 35 o 40 años, son todavía desconocidas en la gran mayoría de los casos. Como comenta el doctor Gómez Cerezo, adjunto de medicina interna del hospital madrileño La Paz, "en el 90% de los pacientes se desconoce el origen de su hipertensión. No obstante, se especula con varios factores de riesgo como los genéticos, el consumo de sal o alcohol y la obesidad, que podrían provocar hipertensión en aquellas personas que tuvieran predisposición a sufrir la enfermedad. Evitar estos factores de riesgo, así como reducir la ingesta de sal, podría ser una forma de prevención de la enfermedad, pero no es tan importante prevenir como el diagnóstico precoz y un correcto tratamiento".
de la población aproximadamente, por igual a hombres y mujeres, y que suele hacer su aparición a partir de los 35 o 40 años, son todavía desconocidas en la gran mayoría de los casos. Como comenta el doctor Gómez Cerezo, adjunto de medicina interna del hospital madrileño La Paz, "en el 90% de los pacientes se desconoce el origen de su hipertensión. No obstante, se especula con varios factores de riesgo como los genéticos, el consumo de sal o alcohol y la obesidad, que podrían provocar hipertensión en aquellas personas que tuvieran predisposición a sufrir la enfermedad. Evitar estos factores de riesgo, así como reducir la ingesta de sal, podría ser una forma de prevención de la enfermedad, pero no es tan importante prevenir como el diagnóstico precoz y un correcto tratamiento".
No hay síntomas
Pero aunque la hipertensión es un factor de riesgo para enfermedades vasculares y cerebrales, en sí misma esta afección no presenta síntomas subjetivos. Su diagnóstico se realiza fácilmente, sin embargo, con la toma de la tensión cuando los pacientes acuden a consulta médica. No hay que olvidar que la práctica médica recomienda tomar una vez al año la tensión a partir de los 35 años.
Para diagnosticar la hipertensión, no obstante, es necesario realizar la toma de la tensión -que suele llevar a cabo el médico de cabecera- con una serie de condiciones. Así, es importante que el paciente no haya fumado previamente y que esté relajado, y nunca se diagnostica en base a una sola toma o una sola visita: se hacen mediciones durante dos o más días y se realizan varias tomas en cada jornada. Además, al diagnosticar hay que tener en cuenta que muchas personas sufren la denominada hipertensión de bata blanca: la subida de presión arterial que sólo se produce cuando ésta se toma en la consulta. "Se trata de una reacción del organismo -comenta el doctor Gómez Cerezo- ante el estímulo del hospital o el ambulatorio, reacción que se manifiesta con una elevación de la presión. Si estos pacientes se tomaran la tensión en su casa, tendrían unas cifras de presión más bajas. Por ello, cuando se sospecha que un paciente puede tener este tipo de hipertensión, se le suele colocar un dispositivo que tiene que llevar encima las 24 horas del día y que le realiza varias tomas a lo largo del día. En cualquier caso, con estas personas, aunque no se les aplique un tratamiento, se toman precauciones con ellas".
Tratamiento
La hipertensión no se cura, pero sí se puede controlar con el tratamiento adecuado y reducir con ello el riesgo de sufrir enfermedades cardiovasculares y cerebrales.
Las medidas que se toman dependen del grado de hipertensión que presente el paciente, pero fundamentalmente se centran en evitar los factores de riesgo: controlar la obesidad y reducir peso, llevar una dieta sin sal, no fumar y, sobre todo, no beber alcohol. También es conveniente realizar algún ejercicio físico como pasear relajadamente entre treinta minutos y una hora diarios. En muchas ocasiones, no obstante, estas medidas pueden ser insuficientes, por lo que se recurre entonces a los fármacos, con los que, según aseguran desde el hospital La Paz, se ha avanzado mucho en el tratamiento de la hipertensión: "la farmacología de la que se dispone en la actualidad es espléndida, ya que no sólo baja la tensión, sino que controla otras complicaciones derivadas de esta enfermedad". Y, por supuesto, no hay que olvidar una medida de control fundamental, la toma regular de la tensión cada uno, dos o tres meses según el paciente. En este sentido, son una buena ayuda los medidores de tensión que se comercializan y con los que los hipertensos pueden realizar las tomas en casa, pero siempre que se trate de aparatos homologados, que se sepan utilizar -el médico debe instruir a los pacientes sobre el uso de estos medidores- y cuyos datos se revisen luego por el médico. En este aspecto son mejores los aparatos que imprimen los datos, ya que existe la tendencia de redondear las cifras y si el medidor da 92 de tensión, se suele considerar como 90.
Pero si bien se ha avanzado mucho en el diagnóstico de la hipertensión, uno de los problemas con los que se encuentran los médicos para tratar la enfermedad es el de conseguir que los pacientes lleven un buen control y de forma indefinida. Sin embargo, lo cierto es que la mitad de los pacientes con este problema abandonan o no cumplen correctamente el tratamiento. Las causas para ello hay que buscarlas en que aunque la hipertensión es un factor de riesgo para otras enfermedades, no presenta síntomas subjetivos como tal enfermedad -si me encuentro bien, por qué voy a cuidarme-, que a mayor edad, más difícil es cambiar los hábitos adquiridos, que el tratamiento es de por vida y que los fármacos pueden causar efectos secundarios.
Hay que cuidarse
La labor del médico es aquí fundamental, ya que debe concienciar a los pacientes y explicarles muy bien las consecuencias de su enfermedad. No olvide que si usted es hipertenso y no se controla tiene un alto riesgo de sufrir enfermedades cardiovasculares y renales y que entre un 40 y un 50% de los accidentes cerebrales podrían prevenirse con un buen control de la hipertensión.
Circulación: Fisiología y Anatomía
Podemos considerar el aparato circulatorio como un sistema de bombeo continuo, en circuito cerrado, formado por:
- Motor:
- Corazón.
- Conductos o vasos sanguíneos:
- Arterias.
- Venas.
- Capilares.
- Fluido:
- Sangre.
El corazón es un músculo hueco, situado en el interior del tórax entre ambos pulmones; está dividido por un tabique en dos partes totalmente independientes, izquierda y derecha. Ambas partes presentan dos cavidades superiores llamadas aurículas y otras dos inferiores, los ventrículos.
El torrente sanguíneo proporciona la completa circulación de la sangre cada 22 segundos, lo que supone un caudal aproximado de 800 litros a la hora (en una persona de 80 años, el caudal que ha circulado es de 56 0.640.000 litros ó 560.640 m3).
0.640.000 litros ó 560.640 m3).
La circulación que parte del lado derecho asegura la oxigenación de la sangre; se llama Circulación Pulmonar o Circulación Menor.
La circulación que parte del lado izquierdo, asegura la circulación por todos los órganos y vísceras del cuerpo humano; se llama Circulación Mayor.
Para movilizar la sangre, y que realice estos recorridos, es preciso que el corazón tenga unos movimientos o latidos, estos son:
- Contracción o sístole.
- Dilatación o diástole.
El corazón actúa como una bomba aspirante-impelente, con un número de latidos por minuto de 60-80 en el adulto y un poco más rápido en el niño (80-100) y más aún en los bebés (100-120).
Los latidos cardíacos se transmiten a las paredes de las arterias produciéndose, por la presión, una distensión en su pared elástica; esta distensión se puede apreciar al palpar: es el pulso.
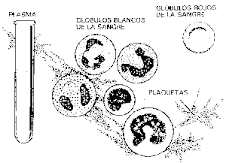
La sangre está contenida en el cuerpo en cantidad de unos 4,5 a 5,5 litros y está compuesta por:
- Una parte líquida: el plasma.
- Una parte sólida: las células sanguíneas.
- Hematíes o glóbulos rojos. Su número es de 4 a 5 millones por milímetro cúbico de sangre. Transportan el oxígeno.
- Leucocitos o glóbulos blancos, de 6.500 a 7.000 por milímetro cúbico de sangre. Función defensiva.
- Plaquetas o trombocitos, de 200.000 a 300.000 por milímetro cúbico de sangre. Intervienen en la coagulación de la sangre.
El sistema de canalizaciones está constituido por los vasos sanguíneos:
- Arterias: Llevan sangre rica en oxígeno (O2). Se alejan del corazón.
- Venas: Llevan sangre con CO2. Regresan al corazón.
- Capilares: En ellos se realiza el intercambio entre la sangre y las células.
La sangre no siempre se encuentra concentrada en iguales cantidades en el cuerpo. Ello depende de algunas funciones que se estén realizando. Así, durante la digestión, las vísceras del aparato digestivo reciben mayor aporte sanguíneo, que al disminuir en el cerebro, provocan un ligero sopor que induce al sueño. Los músculos reciben mayor aporte sanguíneo al hacer ejercicio mediante el aumento del ritmo cardíaco.
La sangre, cuenta con otra función importante: mantener al cuerpo caliente. La temperatura corporal suele estar situada entorno a los 36,5 ó 37 grados centígrados, por lo que debemos procurar que, en los lesionados, la sangre no se "distraiga" manteniendo la temperatura de la víctima y realice su función primordial de aporte de oxígeno al encéfalo. Para ello evitaremos la pérdida o variación de la temperatura del lesionado, arropándole o protegiéndole convenientemente.
El ritmo cardíaco puede verse afectado por causas tan simples como el nerviosismo o por causas tan graves como la falta de oxigenación de las células, imprimiendo el sistema autónomo de defensa un ritmo más rápido al corazón para tratar de paliar la deficiencia. El ritmo rápido se denomina taquicardia (>100); el ritmo más lento se denomina bradicardia (<60).>arritmia.